「せっかくの京都旅行だったのに、清水寺の階段が怖くて下で待っていたんです。情けなくて、涙が出そうでした」
先日、私たちの外来を訪れた60代の女性、佐藤さんは、絞り出すような声でそうおっしゃいました。大好きだった旅行が、今では苦痛と不安の種に変わってしまった。朝、靴下を履こうとして足の付け根に走る「ズキッ」とした鋭い痛み。その瞬間、「ああ、私はもう一生、自分の足で自由に歩けなくなるのではないか」という暗い予感が頭をよぎる――。

もし、あなたも同じような不安を抱えているのなら、どうか一人で抱え込まないでください。股関節の痛みは、単なる加齢のせいではありません。そして、「痛みを我慢すること」が美徳でもありません。
この記事では、股関節専門医とリハビリのプロフェッショナルが、科学的根拠に基づいた「保存療法と手術の賢い境界線」を提示します。この記事を読み終える頃には、あなたの今の痛みがどの段階にあり、10年後も旅行を楽しむために今日から何をすべきか、その明確なロードマップが見えているはずです。
- 1.なぜ「靴下を履く動作」が辛いのか?股関節が発するSOSの正体
- 2.日本人に多い「臼蓋形成不全」とは?痛みのメカニズムを正しく知る
- 3.放置するとどうなる?変形性股関節症の4つの進行ステージと症状
- 4.【独自基準】手術か保存か?後悔しないための「3つの判断指標」
- 5.「一生自分の足で歩く」ために。最新エビデンスが示す保存療法の限界点
- 6.手術を回避・延期するための「攻めの保存療法」:中殿筋トレーニングの重要性
- 7.痛みを悪化させる「良かれと思ってやっている」3つのNG習慣
- 8.最新の人工股関節手術(THA)とは?「MIS(最小侵襲手術)」で変わる術後の生活
- 9.術後のリアル:入院期間、リハビリ、そして「旅行」への復帰タイミング
- 10.股関節の痛みに関するよくある質問(FAQ)
- まとめ:我慢を捨てて、もう一度「行きたい場所」へ。あなたの決断を支える一歩
1.なぜ「靴下を履く動作」が辛いのか?股関節が発するSOSの正体

朝の着替え、何気なく椅子に座って靴下を履こうとしたその時。足の付け根が「詰まった」ような感じがして、手が足先に届かない。あるいは、車から降りようと足を外に開いた瞬間に走る、あの嫌な痛み。
これらは、股関節があなたに送っている切実なSOSです。
股関節は、骨盤のくぼみ(臼蓋:きゅうがい)に、太ももの骨の先端(大腿骨頭:だいたいこっとう)がはまり込む「球関節」という構造をしています。本来、あらゆる方向にスムーズに動くはずのこの関節が、靴下を履くような「深く曲げる」「外に広げる」動作で痛むのは、関節の中で炎症が起きているか、関節を包む袋(関節包)が硬くなっている証拠です。
「最近、爪切りがしにくくなった」「階段の上り下りで足の付け根が重だるい」といった日常の小さな変化は、決して見逃してはいけないサインです。これは単なる筋肉痛ではなく、股関節の「可動域制限」が始まっていることを意味しています。
✍️ 専門家の経験からの一言アドバイス
【結論】: 「靴下を履きにくい」と感じたら、それは股関節の柔軟性が低下し、変形が始まっている可能性が高いサインです。
なぜなら、この段階で「ただの運動不足」と片付けて無理なストレッチを始めてしまう人が多いのですが、実は逆効果になるケースが多々あるからです。まずは自分の股関節が「どの方向に、どれくらい動かないのか」を正しく把握することが、悪化を防ぐ第一歩です。
2.日本人に多い「臼蓋形成不全」とは?痛みのメカニズムを正しく知る
なぜ、あなたの股関節は痛み始めたのでしょうか。その背景には、日本人に特有の骨の形が関係していることが少なくありません。
日本人の変形性股関節症の原因の約8割は、「臼蓋形成不全(きゅうがいけいせいふぜん)」という状態にあると言われています。これは、股関節の「受け皿」である臼蓋が生まれつき浅く、太ももの骨の「頭」を十分に覆いきれていない状態を指します。
受け皿が浅いと、狭い面積で体重を支えなければならなくなります。例えるなら、重い荷物を「手のひら全体」で支えるのと、「指先だけ」で支えるのの違いです。指先だけで支えれば、当然そこには過剰な圧力がかかり、クッションの役割を果たしている「軟骨」が少しずつ、しかし確実にすり減っていくのです。
軟骨には神経が通っていないため、すり減り始めの段階では痛みを感じません。しかし、軟骨が薄くなり、その下にある骨(軟骨下骨)が露出したり、関節の縁にある「関節唇(かんせつしん)」という軟骨組織が傷ついたりすると、脳に強い痛み信号が送られるようになります。
これが、あなたが今感じている痛みの正体です。
3.放置するとどうなる?変形性股関節症の4つの進行ステージと症状

変形性股関節症は、一度に悪くなるわけではありません。以下の4つのステージを経て、ゆっくりと進行していきます。
変形性股関節症の進行ステージと主な症状
| ステージ | 股関節の状態 | 主な症状・自覚症状 |
|---|---|---|
| 前期 | 臼蓋形成不全はあるが、軟骨は保たれている。 | 長時間歩いた後のだるさ、違和感。 |
| 初期 | 軟骨がわずかに薄くなり、関節の隙間が狭まる。 | 動き始めの痛み。靴下が履きにくい。 |
| 進行期 | 軟骨の摩耗が進み、骨棘(骨のトゲ)ができる。 | 歩行時の持続的な痛み。跛行(足を引きずる)。 |
| 末期 | 軟骨が消失し、骨同士が直接ぶつかり合う。 | 夜間痛(寝ていても痛い)。著しい可動域制限。 |
佐藤さんのように「靴下を履くのが辛い」と感じ、旅行先での歩行に不安を覚える状態は、多くの場合「初期」から「進行期」への移行期にあります。
ここで最も注意すべきは、「夜間痛」の出現です。夜、布団に入っても股関節が疼いて眠れない、あるいは痛みで目が覚めてしまう。このサインが出た場合、関節の変形はかなり進んでおり、保存療法だけでの改善が難しくなっている可能性を示唆しています。
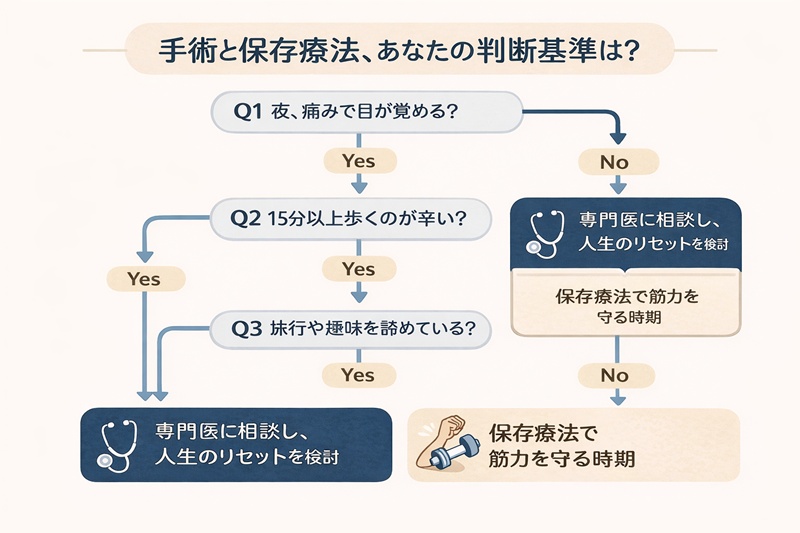
4.【独自基準】手術か保存か?後悔しないための「3つの判断指標」
「先生、私はいつ手術をすればいいのでしょうか?」
外来で最も多く受ける質問です。私たちは、レントゲン写真の見た目だけで手術を勧めることはありません。なぜなら、レントゲンがひどくても元気に歩いている人もいれば、変形はわずかなのに激痛で生活がままならない人もいるからです。
私たちが提唱する、後悔しないための「3つの判断指標」は以下の通りです。
- 痛みのコントロール: 鎮痛剤を飲んでも、あるいはリハビリを続けても、日常生活(家事や買い物)に支障が出るほどの痛みが3ヶ月以上続いているか。
- QOL(生活の質)の制限: 「旅行に行きたい」「孫と遊びたい」といった、あなたにとって大切な人生の目標が、股関節の痛みのせいで断念されているか。
- 骨の変形度合いと進行速度: 半年〜1年単位の経過観察で、軟骨の消失が急速に進んでいないか。
手術検討の意思決定フローチャート
5.「一生自分の足で歩く」ために。最新エビデンスが示す保存療法の限界点
「できることなら、体にメスを入れたくない」――そのお気持ちは、痛いほどよくわかります。実際、初期の段階であれば、適切な保存療法によって進行を数年、あるいは10年以上遅らせることは十分に可能です。
しかし、知っておいていただきたい「不都合な真実」があります。それは、「保存療法は、すり減った軟骨を再生させる魔法ではない」ということです。
保存療法の目的は、あくまで「痛みを和らげ、残っている機能を最大限に活かすこと」にあります。もし、軟骨が完全に消失し、骨同士がぶつかって変形が進んでいる「末期」の状態で無理に保存療法(特に激しい運動)を続けると、逆に周囲の筋肉や腰、膝にまで負担が波及し、全身のバランスを崩してしまうリスクがあります。
「粘って良い時」は、リハビリによって痛みが軽減し、歩行距離が伸びている時です。「粘ってはいけない時」は、リハビリを頑張っているのに痛みが強まり、外出が億劫になって筋力が落ち始めた時です。この「引き際」を見極めることこそが、10年後のQOLを守る鍵となります。
6.手術を回避・延期するための「攻めの保存療法」:中殿筋トレーニングの重要性
保存療法の主役は、何と言っても「筋肉」です。特に、股関節の横側に位置する「中殿筋(ちゅうでんきん)」は、歩行時に骨盤を水平に保つための、いわば股関節の「大黒柱」です。
臼蓋形成不全がある方は、この中殿筋が弱くなると、歩くたびに骨盤がグラグラと揺れ、関節に異常な負担がかかります。逆に、中殿筋をしっかり鍛えることができれば、骨の形の不利を筋肉がカバーし、痛みを劇的に軽減できることが多くの研究で証明されています。
ここで、自宅でできる「攻めの保存療法」の代表例をご紹介します。
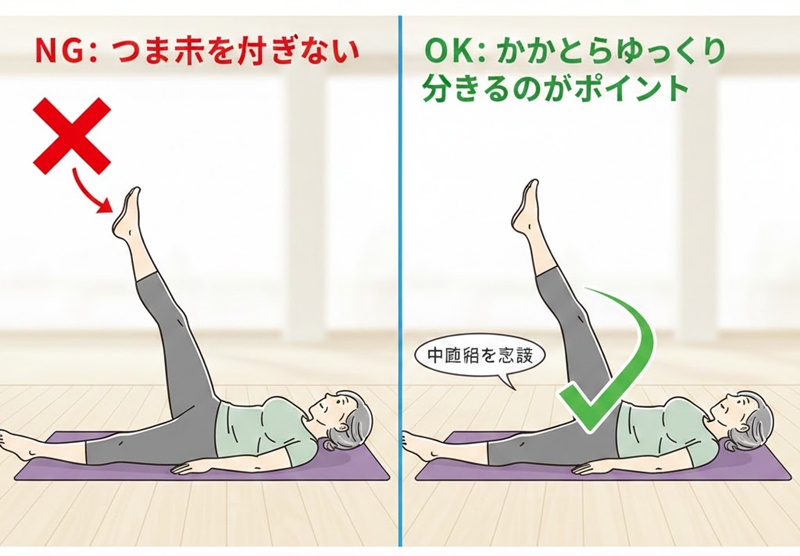
【中殿筋トレーニング:サイドレッグレイズ】
- 痛くない方の側を下にして、横向きに寝ます。
- 上の足を、膝を伸ばしたままゆっくりと真上に持ち上げます。
- この時、足先が上を向かないよう、かかとから持ち上げるイメージで行うのがコツです。
- 5秒かけて上げ、5秒かけて下ろします。これを左右10回ずつ、1日3セット行います。
地味な運動ですが、3ヶ月継続した患者さんの多くが「歩く時の安定感が変わった」と実感されています。
7.痛みを悪化させる「良かれと思ってやっている」3つのNG習慣
良かれと思ってやっている習慣が、実は股関節の寿命を縮めていることがあります。特に注意したいのが以下の3つです。
- 「痛みを我慢して1万歩」ウォーキング:
「歩かないと足が弱る」という恐怖心から、痛みを堪えて歩き続ける方がいます。しかし、炎症がある状態での過度な歩行は、火に油を注ぐようなもの。痛みが出る手前で止めるのが鉄則です。 - 「無理な開脚」ストレッチ:
股関節を柔らかくしようと、お風呂上がりに無理やり股を広げるストレッチ。変形が進んでいる場合、骨同士がぶつかってさらに炎症を悪化させる恐れがあります。 - 「重い荷物」を片手で持つ:
買い物袋などを常に同じ手で持つと、股関節にかかる荷重バランスが崩れます。リュックサックを利用するか、こまめに持ち手を変える工夫が必要です。
股関節にかかる負担は、普通に歩くだけで体重の約3〜4倍、階段の上り下りでは約6〜7倍に達します。3kgの減量は、股関節にとっては10kg以上の負担軽減に相当するのです。
出典: 変形性股関節症診療ガイドライン2016 – 日本整形外科学会
8.最新の人工股関節手術(THA)とは?「MIS(最小侵襲手術)」で変わる術後の生活
保存療法の限界を超えた時、検討すべきなのが人工股関節全置換術(THA)です。
「手術」と聞くと、大きな傷跡や長い入院期間を想像されるかもしれません。しかし、現代の股関節手術は劇的な進化を遂げています。その象徴が、MIS(最小侵襲手術)という手法です。
従来の術式では、股関節に到達するために大きな筋肉を切断する必要がありました。しかしMISでは、筋肉と筋肉の隙間を縫うようにして関節にアプローチするため、筋肉をほとんど切りません。
MISの主なメリット:
- 出血が少ない: 体へのダメージが最小限で済みます。
- 回復が早い: 手術当日から歩行訓練を開始できるケースも珍しくありません。
- 脱臼しにくい: 筋肉の支えが維持されるため、術後の動作制限が大幅に緩和されます。
また、人工関節自体の素材も進化しており、現在では20年〜30年以上の耐久性が期待できます。60代で手術を受けた場合、一生入れ替えの必要がない可能性が極めて高いのです。
9.術後のリアル:入院期間、リハビリ、そして「旅行」への復帰タイミング
手術を決断する際、最も気になるのは「いつ元の生活に戻れるか」でしょう。一般的なスケジュールは以下の通りです。
- 入院期間: 施設によりますが、通常1週間〜2週間程度です。
- 歩行: 手術翌日からリハビリを開始し、退院時には杖なし、あるいは一本杖で自立歩行ができるようになります。
- 家事・仕事: 退院直後から軽い家事は可能です。デスクワークなら1ヶ月、立ち仕事なら2〜3ヶ月が目安です。
- 旅行: 国内旅行なら術後2〜3ヶ月、海外旅行なら術後半年程度で、自信を持って行けるようになります。
佐藤さんのような「旅行好き」の方にとって、手術の最大のメリットは「痛みを気にせず、どこまでも歩ける喜び」を取り戻せることです。飛行機の座席に長時間座ることも、温泉に浸かることも、術後のリハビリをしっかり行えば全く問題ありません。
10.股関節の痛みに関するよくある質問(FAQ)
Q: 人工関節の手術費用はどれくらいかかりますか?
A: 高額療養費制度が利用できるため、一般的な所得の方であれば、入院・手術費を合わせて自己負担額は8万〜16万円程度に収まることが多いです。
Q: 手術をしたら、大好きなスポーツ(テニスやゴルフ)は諦めないといけませんか?
A: いいえ、そんなことはありません。最新の術式と人工関節であれば、ゴルフやハイキング、社交ダンスなどは十分に可能です。ただし、激しい接触を伴うスポーツや、過度なジャンプが必要な競技については、主治医と相談が必要です。
Q: 飛行機に乗る際、金属探知機に反応しますか?
A: 反応することがありますが、最近の空港スタッフは人工関節に慣れています。念のため、病院で発行される「人工関節カード」を携帯しておくとスムーズです。
まとめ:我慢を捨てて、もう一度「行きたい場所」へ。あなたの決断を支える一歩

ここまで読んでくださったあなたは、きっと自分の股関節と真剣に向き合おうとしているはずです。
「靴下を履くのが辛い」という今の痛みは、決してあなたの人生の終わりを告げるものではありません。それは、これからの20年、30年をどう生きたいかを選択するための、大切なターニングポイントです。
保存療法で筋力を鍛え、進行を食い止める。あるいは、最新の手術によって痛みのない自由な体を取り戻す。どちらの道を選んだとしても、大切なのは「我慢を美徳とせず、専門医と共に最適なタイミングを見極めること」です。
佐藤さんは手術を受け、半年後、念願だった京都旅行をリベンジされました。「先生、清水寺の舞台から見た景色、一生忘れません。自分の足で歩けるって、こんなに幸せなことだったんですね」と、満面の笑みで報告してくださいました。
あなたの足は、まだもっと遠くまで行けます。
将来の不安を、具体的な行動計画に変えましょう。まずは一度、股関節の専門外来を訪ねてみてください。そこから、あなたの新しい旅が始まります。
執筆:股関節QOL再建チーム(Active Hip編集部)
整形外科専門医、理学療法士、看護師による共同執筆。医学的エビデンスに基づき、患者さんの「人生の質」を最優先した情報発信を行っています。
参考文献:
- 日本整形外科学会「変形性股関節症」
- 日本股関節学会「股関節症の治療」
- 変形性股関節症診療ガイドライン2016(日本整形外科学会・日本股関節学会編)



コメント